孕育健康寶寶,如何應對染色體異常?

在人類繁衍的長河中,染色體扮演了至關重要的角色,它使每段傳承都獨一無二。但當染色體的數目或結構發生異常時,就會出現胎停、唐氏症寶寶等嚴重情況。據報導,在港女性,患有染色體異常的比例約為1-2%。
甚麼是染色體?
我們曾在生物課本中學到,染色體存在於細胞核內,由DNA與蛋白質組成,而基因就是帶有遺傳資訊的DNA片段,這也是我們與父母長得如此相似的原因。
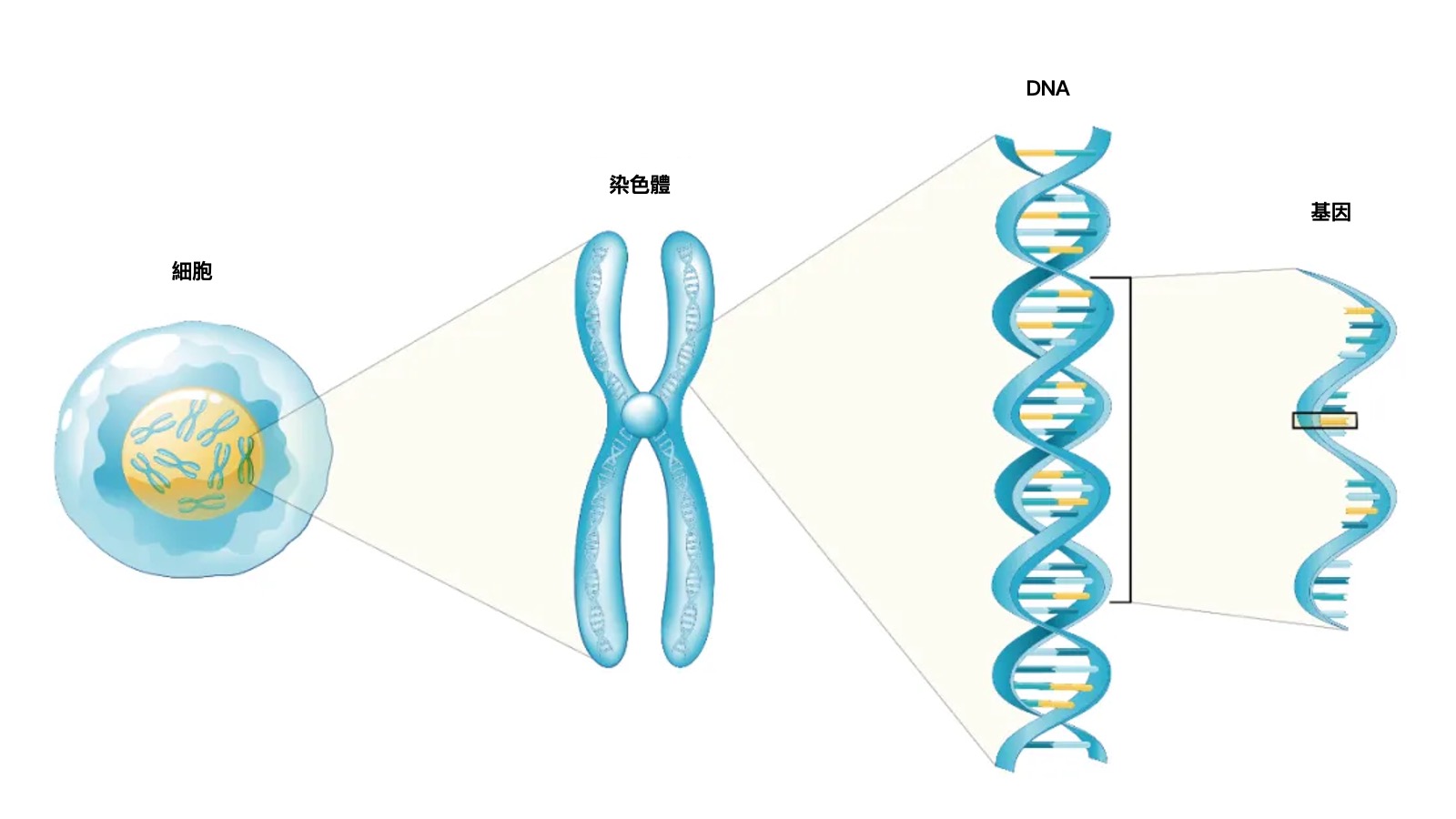
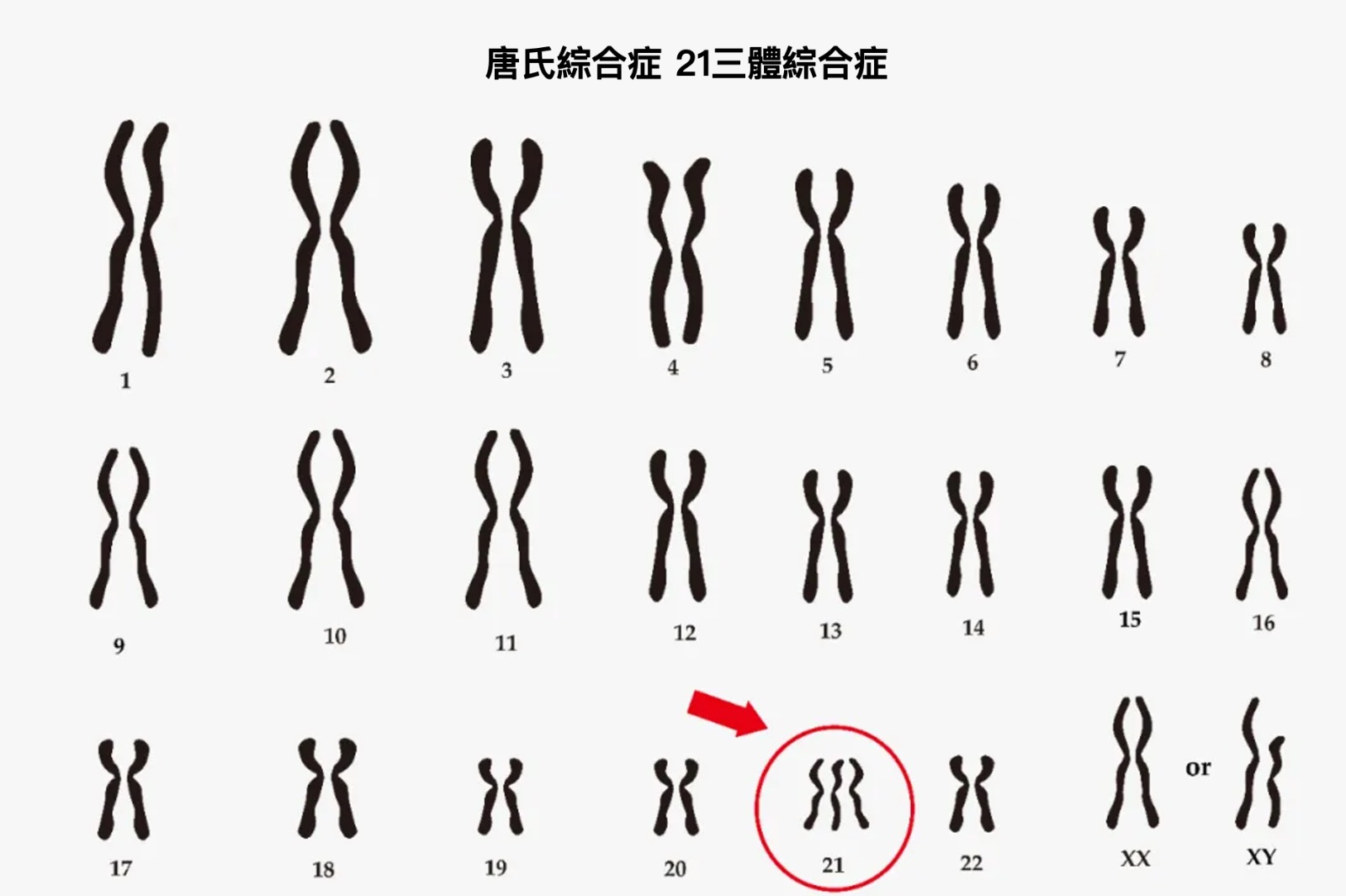
我們體內的染色體源自於父母,爸爸提供23條(22條常染色體+1條X/Y性染色體);媽媽提供23條(22條常染色體+1條X性染色體)。常染色體一一配對組合成22對,剩餘的2條性染色體組合比較偶然,而精子中攜帶的是X性染色體還是Y性染色體,則決定了你是女孩還是男孩。 一般來說,它們不會多也不會少,排列方式也井然有序。當然也有意外發生,例如唐氏綜合症,就是21號染色體多出了一條。
甚麼是染色體異常?染色體多出一條會有甚麼影響?
有人可能會疑惑,46條染色體多一條少一條又怎樣?要知道,染色體在蛋白質合成、細胞增殖、細胞分化中起著重大作用。
舉個例子,21號染色體多出一條,就意味著這條染色體,所攜帶的遺傳資訊有問題,亦是最常見的染色體異常疾病之一,唐氏綜合症。若影響的是大腦相關的基因,便會出現智力障礙問題;若影響的是心臟相關的基因,就會患有先天性心臟病;若影響的是面部發育的基因,就會出現特殊面容。
可怕的是,唐氏症寶寶體內每一個細胞的細胞核中,21號染色體都是異常的,因此這種疾病會伴隨一生,無法改變。除了唐氏綜合症,常見的染色體異常疾病還包括愛德華氏症、巴陶氏症候群、性染色體異常等。
另外,染色體異常可能會對生育產生不良影響,引致包括流產、死胎、新生兒死亡、先天性畸形等。
為甚麼會發生染色體異常?
好好的染色體,怎麼會異常呢?
- 遺傳因素:研究表明,如果父母雙方或單方存在染色體異常,胎兒發生染色體異常的風險會明顯增高,可能導致胎兒出現21三體綜合症(唐氏綜合症)、18三體綜合症等常染色體異常,或者性染色體異常,如多1條性染色體或缺1條性染色體。
- 孕婦年齡:孕婦的年齡是胎兒染色體異常風險的一個重要因素。一項研究表明,從35到40+歲7個年齡組的胎兒染色體核型異常率依次為5.29%、7.57%、6.51%、7.24%、7.77%、8.46%和11.70%,從38歲起,孕婦年齡遞增胎兒染色體異常率逐年上升。
- 環境因素:在孕期,孕婦如果暴露於某些化學物質、放射線、病毒等環境中,可能增加胎兒染色體異常的風險。此外,環境污染也可能導致染色體異常。
- 生活方式:不良的生活方式,如吸煙、飲酒等,也可能增加染色體異常的風險。
備孕中或已懷孕的家庭,千萬要注意避免以上危險因素。
如何治療和預防染色體異常?
具體治療方案還需醫生根據染色體異常的類型和嚴重程度而定。對於一些嚴重的染色體異常,如唐氏綜合症等,目前還沒有根治的方法,只能通過早期篩查和產前診斷來提前做好準備。目前常見的染色體異常篩查和檢測方法包括超聲波檢查、羊水穿刺、絨毛膜活檢、經皮穿刺等。
此外,非侵入性產前基因檢測(NIPT)技術也已經開始應用:
在懷孕期間,母親的血液裡會含有少量胎兒的游離DNA,而無創性胎兒染色體篩查(NIPT)只需抽取孕婦10ml血液,有效避免流產風險,透過先進的技術,分析這些游離DNA水平,從而評估胎兒患上唐氏綜合症或其他染色體問題的風險,包括愛德華氏綜合症、巴陶氏綜合症、性染色體相關疾病和微缺失症後群等,約5-7個工作天出報告,對常見染色體異常準確率高達>99%,比傳統的唐氏綜合症篩查更準確和全面。
檢測對象包括:
- ≥10週的單胎胎兒
- ≥12週的雙胎或減胎
- ≥14週的三胎胎兒。
*以上懷孕週數為化驗所建議時間,實際合適檢測時間須經醫生評估後確認。
除了NIPT外,如夫婦進行人工受孕,亦可按醫生建議進行胚胎植入前遺傳學檢測(PGT),在體外受精後、移植胚胎前進行胚胎基因篩檢,從胚胎中提取一些細胞進行遺傳學測試。目的是找出胚胎是否隱含染色體或基因異常的狀況,並挑選正常的胚胎移植到子宮內。
真實案例 (1)
曾經歷3次流產的夫婦求診,把胚胎植入母體前胚胎前進行「胚胎植入前染色體數目檢測(PGT-A)」,挑選正常胚胎作人工受孕,結果成功誕下健康寶寶。
真實案例 (2)
曾有2次流產史的夫婦求診,經檢查後發現丈夫有染色體結構變異 (即平衡易位),使他們的胚胎一般有較高機率出現染色體異常,可導致流產或發育有缺陷的胎兒。 因此安排他們以試管嬰兒技術受孕及進行胚胎植入前染色體結構重排檢測 (PGT-SR),篩選出沒有染色體缺陷的胚胎進行移植,從而大大降低流產率和誕下有缺陷嬰兒的風險。


